
心律失常的诊疗,一直是临床的难点。在第三十一届长城会上,来自首都医科大学附属北京安贞医院的胡荣教授就「社区常见心律失常的诊断与处理」一题,做了精彩分享。

1 过早搏动
简称早搏,又称期前收缩,是指在规则的心脏节律的基础上,异位起搏点发放冲动而提前发生的心脏搏动。
分为房性早搏、交界性早搏和室性早搏。几乎所有的心脏疾病患者和 90% 的健康人群均可出现早搏。
一、房早和交界性早搏
房性早搏,是指起源于窦房结以外心房任何部位的过早搏动。交界性早搏是指起源于房室交界区的过早搏动。健康成人进行 24 小时动态心电图检测,约 60% 的人有房性早搏发生。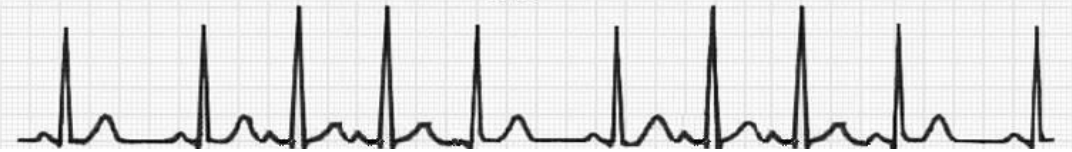 房早(aVF)
房早(aVF)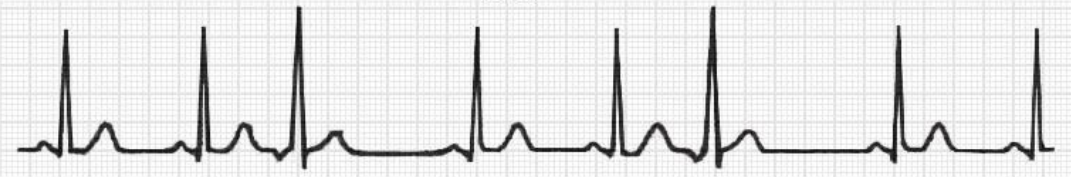 交界性早搏(aVF)
交界性早搏(aVF)
治疗
• 房性早搏和交界性早搏患者通常无需治疗;
• 消除精神紧张、情绪激动、吸烟、饮酒、过度疲劳、焦虑等诱因,避免饮用浓茶、咖啡等,焦虑情绪严重时可转诊至临床心理科门诊;
• 症状明显或诱发其他快速性心律失常时应治疗。合并器质性疾病的患者,应积极治疗原发病;定期随访,复查超声心动图评价早搏对心脏结构和功能的影响。
二、室性早搏
亦称室性期前收缩,是指 His 束及分支以下心室肌的异位兴奋灶提前除极而产生的心室期前收缩,是临床上最常见的心律失常。
普通人群中室性早搏的发病率为 1%~4% ,发病率随年龄增长而逐步增加,而 > 75 岁人群中的发病率高达 69%。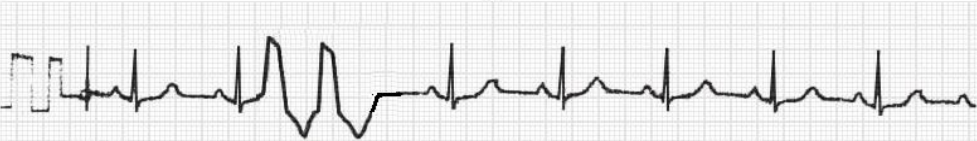 室性早搏(II)
室性早搏(II)
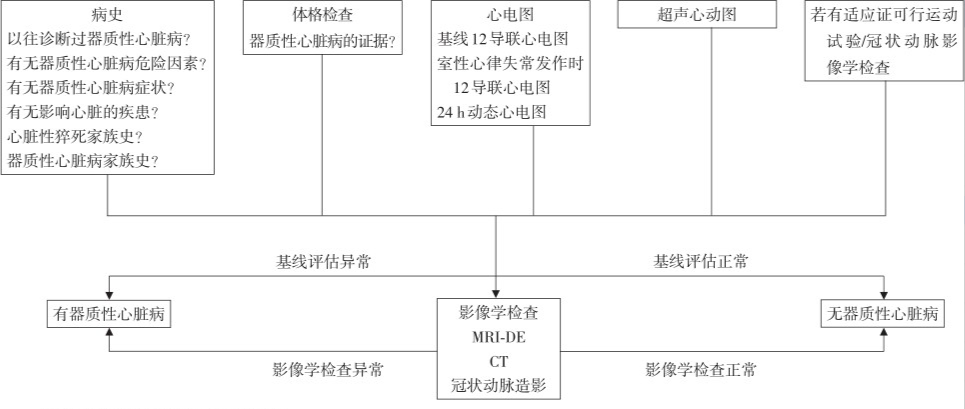
室性早搏的病情评估流程图(点击查看大图)注:MRI-DE 延迟增强的磁共振成像
治疗
• 有器质性心脏病者:
- 评估心脏性猝死的风险,治疗原发病如急性冠脉综合征和心功能不全等;
- 如未诱发其他严重心律失常,不建议常规应用抗心律失常药物;
- 如室性早搏可诱发室性心动过速或心室颤动,可按室性心动过速和心室颤动处理。
• 合并有贫血、电解质紊乱和甲状腺功能亢进者,应积极治疗原发基础疾病。
• 无器质性心脏病的室性早搏,通常无需药物治疗。
– 首先进行精神心理评估,详细告知室性早搏的良性特征,帮助患者打消顾虑,减轻心理压力,有助于症状缓解。必要时可使用抗焦虑药物,疗效不佳时可转诊临床心理科门诊。
– 可利用动态心电图让患者明白症状与室性早搏之间是否相关,避免饮用浓茶、咖啡等,保证睡眠,调整心态。
• 导管消融治疗
经保守治疗症状仍明显,且症状非焦虑所致,或有左心室扩大或收缩功能下降的患者,经慎重评估后可建议导管消融,但适应证应严格掌握。
2 室上性心动过速
狭义的室上速特指阵发性 SVT(PSVT),是一组以突发突止为特征、发作时规则而快速的心律失常,心电图 QRS 波形态多表现为正常、RR 间期绝对规则,其发生机制为折返。
分为房室结折返性心动过速(AVNRT)及房室折返性心动过速(AVRT)两大类型。
治疗
一、急诊处理
1. 刺激迷走神经
心功能和血压正常时可尝试刺激迷走神经,首选 Valsava 动作(深吸气后屏气、再用力作呼气动作,维持 10~30 s);
其他方法有:将面部浸于冰水内,作潜水动作,刺激咽部诱导恶心;有经验者可用颈动脉窦按摩(患者取仰卧位,单侧按摩 5~10 s,切忌双侧同时按摩)。
2. 药物治疗
维拉帕米和普罗帕酮,腺苷是国际指南室上速首选的复律药物,6~12 mg 快速静脉注射,起效迅速,常见不良反应为窦性心动过缓、房室传导阻滞、面部潮红等,因腺苷代谢迅速(半衰期短于 6 s),不良反应常为一过性。
上述治疗无效的患者可选用静脉胺碘酮进行复律。
3. 直流电复律
当患者出现严重心绞痛、低血压、急性心力衰竭时应立即行同步电复律,药物复律失败者也可行同步电复律,能量单向波 100~200 J,双向波 50~100 J。
二、长期治疗
1. 导管射频消融
是根治 PSVT 的有效方法,成功率高,并发症少,应优先考虑心脏电生理检查,如能明确为 AVNRT 或 AVRT,首选射频消融治疗。
2. 药物治疗
由于导管消融术成功率高,仅极少数患者需长期服药预防复发。
口服普罗帕酮或维拉帕米可预防室上速的复发,β 受体阻滞剂、地尔硫䓬、胺碘酮、地高辛等药物为可备选的二线用药(预激除外)。
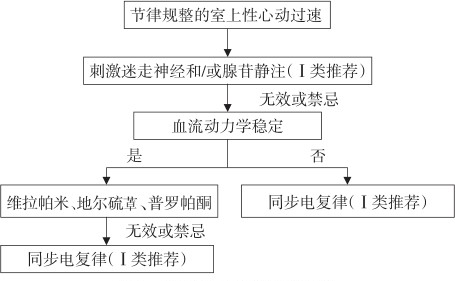
室上性心动过速治疗流程
3 心房颤动
详见文章 —— 「房颤患者怎么治?主任帮你梳理 4 大要点!」
4 室性心动过速
一、非持续性室性心动过速(NSVT)
指心电图上连续出现 3 个及以上室性期前收缩,频率一般 100~200 次/min,在 30 s 内自行终止。
治疗
• 无器质性心脏病的非持续性单形性室性心动过速,除注意纠正可能存在的诱发因素外,一般不需特殊急诊处理,症状明显者可口服 β 受体阻滞剂。
• 无器质性心脏病的非持续性多形性室性心动过速,应注意评价是否存在离子通道疾病(如 TdP 等)。
• 合并器质性心脏病患者的非持续室性心动过速,寻找并纠正病因及诱因。β 受体阻滞剂有助于改善症状和预后。症状明显者可胺碘酮。
二、持续性单形性室性心动过速(SMVT)
是指同一心电图导联中 QRS 波形态一致,发作持续时间 > 30 s,或虽然 < 30 s,但伴血液动力学不稳定的室性心动过速。
分为结构性心脏病的单形室性心动过速和不伴有结构性心脏病的特发性室性心动过速(IVT)。
治疗
1. 有器质性心脏病的 SMVT
• 治疗基础心脏病、纠正诱发因素;• 有血液动力学障碍者立即同步直流电复律;• 血液动力学稳定的单形性室性心动过速可首先使用抗心律失常药,也可电复律;• 抗心律失常药物:首选胺碘酮。利多卡因只在胺碘酮不适用或无效时,或合并心肌缺血时作为次选。
2. 无器质性心脏病的单形室性心动过速
• 起源于右心室流出道 VT,可用维拉帕米、普罗帕酮、β 受体阻滞剂或利多卡因;• 左心室特发性室性心动过速,首选维拉帕米,也可使用普罗帕酮;• 终止后建议患者射频消融治疗。
三、多形性室性心动过速
多形性室性心动过速指的是 QRS 波形态可以清楚识别但连续发生变化,频率 > 100 次/min 的室性心律失常。
多形性室性心动过速常见于器质性心脏病。持续性多形性室性心动过速可蜕变为室颤。
治疗
• 血液动力学不稳定的多形性室性心动过速应按心室颤动处理。
• 血液动力学稳定者或短阵发作者,应鉴别有否 QT 间期延长,分为 QT 间期延长的多形性室性心动过速(尖端扭转性室性心动过速)、QT 间期正常的多形性室性心动过速和短 QT 间期多形性室性心动过速,给予相应治疗。
导管消融
经导管射频消融治疗对于部分室性心动过速效果明显,如特发性室性心动过速、束支折返性心动过速等,对于心肌梗死后的室性心动过速,导管消融也有一定的近期疗效。
ICD 植入
结构性心脏病患者,经最佳药物治疗,预期生存时间 > 1 年,左心室射血分数(LVEF)< 45%,有 NSVT 或电生理检查能够诱发出持续性室性心动过速/心室颤动、或因非可逆原因的室性心动过速/心室颤动导致心脏骤停、或不明原因晕厥,推荐到专科医院进一步评估有无 ICD 植入指征。
5 缓慢性心律失常
症状性的心动过缓是起搏器治疗的重要指征。
一、病态窦房结综合征
Ⅰ 类:明确的症状性心动过缓,建议植入永久性起搏器。
Ⅱb 类:临床症状可能与心动过缓相关,可以植入永久性起搏器。
Ⅲ 类:可逆原因导致的心动过缓,或患者无临床症状,不建议植入永久起搏器。
二、房室传导阻滞
Ⅰ 类:二度 Ⅱ 型及三度房室传导阻滞,无论有无临床症状,均应植入永久性起搏器。
Ⅱa 类:二度 Ⅰ 型房室传导阻滞患者,有明确的临床症状,明确传导阻滞部位位于希氏束及其以下水平,考虑植入永久性起搏器。
Ⅲ 类:可逆原因导致的房室传导阻滞,不建议植入永久起搏器。
6 预激综合征
正常房室传导系统之外,如存在其他异常房室之间的传导通路,心房冲动可经异常通路提前激动心室肌,在心电图上表现为提前出现的(PR 间期变短)宽大畸形 QRS 波,以及继发性 ST-T 改变,称为心室预激(简称预激)。
当心电图预激现象同时伴有旁路参与的心动过速时,才称为预激综合征,简称 WPW 综合征。
治疗
• 有室上性心动过速或阵发性心房颤动病史,窦性心律心电图发现预激,建议患者去上级医院行射频消融治疗。
• 体检心电图发现预激,但无典型心动过速病史,建议转诊确定是否有射频消融治疗指征。
• 已行射频消融,但常规体检心电图又发现有预激图形,或再次出现室上性心动过速,建议转诊确定是否需再次行射频消融治疗。
一、导管射频消融
是根治预激综合征的有效方法。
对于反复发作的症状性室上性心动过速、逆向性房室折返性心动过速和预激伴心房颤动患者应优先考虑。
对于无症状预激患者,可行心脏电生理检查进行危险分层。
预激伴心房颤动的最短 RR 间期或旁道有效不应期 ≤ 250 ms、多旁路或诱发旁路介导的心动过速,则应行导管消融。
无症状预激合并电不同步而导致左心室功能不全的患者也应行导管消融。
二、药物治疗
如果有心动过速或心房颤动病史但无法消融手术,在排除缺血性和结构性心脏病后,可口服普罗帕酮(150~200 mg、3 次/d)。
对于严重器质性心脏病患者,选择胺碘酮。
7 无症状性心律失常
一、无症状房早
房性早搏负荷高(> 500 个/24 小时)的患者应被视为发生心房颤动的风险增加。建议进行全面的心血管危险因素筛查和管理,包括控制高血压、减肥和筛查睡眠呼吸暂停综合征等。
有短暂的心房颤动发作(其本身并不是口服抗凝的指征)时,房性早搏负荷高可增加启动抗凝的可能。
低至中度房性早搏负荷,且未记录到心房颤动,没有口服抗凝的指征。
二、无症状性预激
对于未显示出高危特征的无症状性心室预激者,不进行导管消融,仅随访可能是合理的。
对于无症状性心室预激者,可实施心内以及危险分层。
电生理检查发现具有高危特征的患者(旁路前传不应期 ≤ 240 ms、诱发出房室折返性心动过速并触发心房颤动前传等),实施导管消融是合理的。
对从事高强度运动、职业运动员和具有其他职业风险者,可考虑实施导管消融。
无论是导管消融,还是仅临床随访,均应与患者及其家属进行充分的沟通,充分考虑患方的意愿和接受风险的程度。
三、无症状性心房颤动和心房扑动
无症状性心房颤动患者是否需要抗凝治疗应根据其脑卒中评分决定,需改变生活方式。
对于快室率的无症状性心房颤动,应予以控制室率治疗以降低心动过速性心肌病的风险。
对于无症状性持续性心房颤动,是否复律,建议仔细区分患者为真正无症状者还是症状耐受者。
根据患方的意愿,在详细的知情同意后,可对无症状性心房颤动患者进行消融。
单纯无症状性房性高频事件本身并不需要抗心律失常治疗。
四、无症状室早
无症状性频发室性早搏患者(> 500 个 /24 小时)应转诊并由心血管病专家进行进一步评估,以排除任何潜在的结构性、缺血性或心电性心脏病。
对于疑似室性早搏诱发的心肌病患者,应治疗室性早搏。
无症状性室性早搏患者的治疗应侧重于潜在的心脏疾病,以改善预后。
室性早搏负荷 > 20% 是全因死亡和心血管死亡的高危因素,需对其强化随访。
五、无症状性非持续性室性心动过速
评估有无潜在的结构性、缺血性或非缺血性心肌病。
LVEF ≥ 40% 的无症状患者中,非持续性室性心动过速通常无需抗心律失常治疗,而应对潜在心脏病的治疗进行优化。
在排除急性冠状动脉综合征后,对于 LVEF < 35% 的持续性室性心动过速且没有可逆原因的患者应植入心脏复律除颤器。
在诊断心动过速性心肌病之前,应该排除心肌病的其他原因(如心肌梗死、瓣膜病、高血压、酒精或药物使用、压力等);
心动过速性心肌病的管理应包括心力衰竭的药物治疗及心律失常的节律控制,在疑似心动过速性心肌病病例中,对无症状性持续性或反复发作性房性、室性心律失常的节律控制,首选导管消融可能是合适的。
讲者简介
胡荣,首都医科大学附属北京安贞医院。心内科主任医师,教授,博士。在心脏病的临床药物治疗和二级预防方面深入研究。
参与多项国际新药临床研究如 PARADIGM 研究、DAPA 研究等等,以第一作者和通讯作者在 SCI 及核心期刊发表科研论文近 30 篇,《心肺血管杂志》编委,《中国循环杂志》审稿人。
兼任中国医师协会心血管分会肿瘤心脏学专委会委员,北京医师协会中西医结合分会常务委员,中国女医师协会心脏康复研究院常务委员,中华医学会健康管理分会委员等职,被评为人民日报社 2020 年度国之名医优秀风范。
文中图片来源:讲者 PPT;参考文献(略)
编译:Anger 排版:ly
