心电图危急值是指危及生命的心电图表现,可导致严重的血流动力学异常甚至威胁患者生命构成威胁,这类心电图是急诊中较常见的临床急症和危重症,医务人员应掌握其诊断要点,做到及时识别和诊断,以实施紧急合理的救治。
常见的心电图室「危急值」有:严重的快速性心律失常、严重的缓慢性心律失常、药物引起的心律失常急症、药物及与电解质相关的急症。
1 急性心肌梗死
急性心肌梗塞是指冠状动脉持久而严重的心肌急性缺血所引起的局部心肌坏死。临床主要表现为胸骨后疼痛。
典型的急性心肌梗死的心电图特征包括三种:病理性 Q 波、损伤型 ST 段抬高和缺血型 T 波改变。
心肌梗死定位:以病理性 Q 波出现的导联或 ST 段抬高的导联定位。(1)下壁心梗在Ⅱ、Ⅲ、avF;(2)高侧壁心梗在Ⅰ、avL;(3)前间壁心梗 V1~V3(4)前壁心梗 V2~V4 偶见于 V5,(5)广泛前壁心梗 I、aVL、V1~ V5(V6)(6)后壁心梗, V7~V9,(7)右室:V3R 、V4R 、V5R。
对于新出现或假定新出现的 LBBB 伴有典型心肌缺血症状的患者,应采用下列 3 种心电图标准之一诊断心肌梗死:①在 QRS 正向波的导联上 ST 段抬高 ≥ 0.1mv;②V1- V3 导联上 ST 段下移 ≥ 0.1mV;③在 QRS 呈负向波的导联上,ST 段下移 ≥ 0.5mv
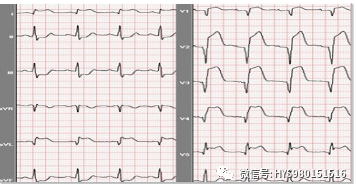
图 1:V1-V5 及 I、aVL 导联 ST 段上斜型、凹面向上抬高 0.15~1.05mV,对应面 II、III、aVF 导联 ST 段水平型压低 0.125~0.3mV,V1~V4 呈典型异常 Q 波。诊断:急性广泛前壁心肌梗死。
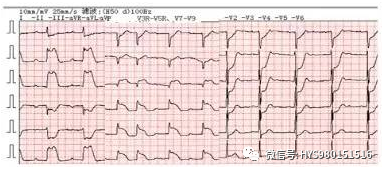
图 2:II、III、aVF、 V5R、V7~V 9 导联 ST 段弓背型抬高 0.3~1.0mV,V1~V5 导联 ST 段上斜型压低 0.2~1.0mV;PR 间期 0.24S。诊断:急性下壁、右室、后壁心肌梗死,Ⅰ°AVB。
2 严重的快速性心律失常
2.1 窄 QRS 波群心动过速
2.1.1 阵发性室上性心动过速 (PSVT)
90% 为房室结折返性心动过速 (AVNRT) 和旁路参与的房室折返性心动过速 (AVRT)。临床有突然发作、突然终止的特点,可持续数秒钟、数小时或数日,严重者可有黑朦、晕厥的特点。
心电图特点 :P 波常不清,心律绝对规则,频率多在,QRS 波与窦性者相同。
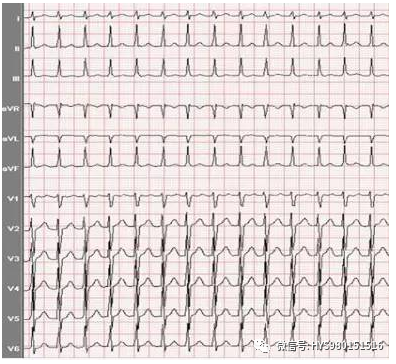
图 3:发作性心悸 3 年,再发 1 小时来诊。
心电图表现:P 波不清、心律规整、心室率 170 次/分、QRS 波 0.10 秒。诊断:PSVT。
2.1.2 快速型心房颤动
心电图特征:各导联无正常 P 波,代之以大小不等形状各异的 f 波 (纤颤波),心房 f 波的频率为 340~600 次/min;心室律绝对不规则,心室律快慢不一。
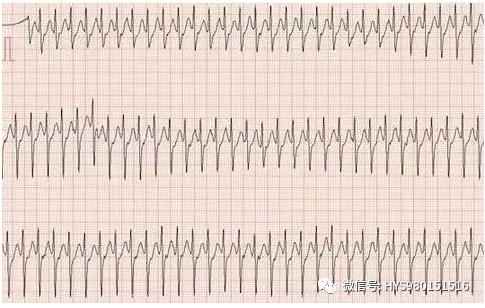
图 4 无 P 波、心室律绝对不规则,心室律快慢不一、频率约 230 次/min。诊断:快速型心房颤动。
2.2 宽 QRS 波群心动过速
宽 QRS 心动过速上常见于室性心动过速(最多见 80%)、室上速伴束支阻滞(按室上速处理)、房扑伴束支阻滞(按房扑处理)、房室旁路前传。
2.2.1 阵发性室性心动过速 (PVT)
临床有突发突止的心动过速,临床症状取决于发作时心室率及持续时间,<30 秒症状不明显,持续 30 秒以上者有心输出量减少表现包括低血压、气促、晕厥、少尿、出冷汗。
心电图特征 连续 3 个或 3 个以上的室性异位搏动,QRS 波增宽而变形,QRS 时限 >0.12S;心室频率为 140~200 次/min,基本匀齐;常有继发性 ST-T 波改变;有时可见保持固有节律的窦性 P 波融合于 QRS 波的不同部位;有时可见心室夺获。
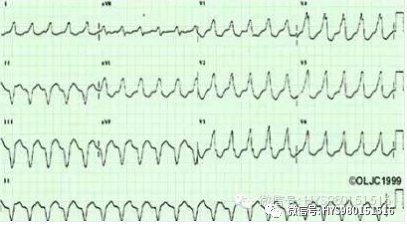
图 5 心电图特征:QRS 时限>0.12S、V1~V6 显为型、R 心室率为 150 次/min、有继发性 ST 压低、T 波倒置。诊断:室性心动过速。
2.2.2 多形性室速与尖端扭转型室性心动过速 (TdP)
临床特点 多形性室速是较为严重的一种室性心律失常,发作时呈室性心动过速特征,QRS 波的尖端围绕基线扭转;若伴有 QT 间期延长者特称尖端扭转型室性心动过速 (TdP)。可反复发作,易致昏厥,猝死。
心电图特点 室速发作时心室率多在 200 次/分以上,宽大畸形、振幅不一的 QRS 波群围绕基线不断扭转其主波的正负方向,每约连续出现 3~10 个同类的波之后就会发生扭转,翻向对侧。室速常 RonT 的室诱发。TdP 者基础心律时 QT 延长、T 波宽大、U 波明显、TU 融合。
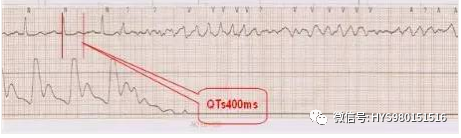
图 6 特征 心室率 200 次/分、QRS 宽大畸形、主波正负双向、QRS 波群围绕基线不断扭转、QTs400ms;诊断:多形性室速。
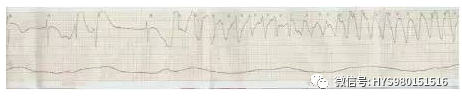
图 7 特征 T 波宽大、QTs540ms、频发室性早搏、室早 RonT 诱发多形室速。
诊断:尖端扭转型室性心动过速。
2.2.3 预激综合征合并快速性房颤(旁路前传优势型)
心房颤动 f 波主要经旁路下传,心室率快而不规则,易导致血流动力学障碍,若 R-R 间期 ≤ 0.25S 可以引发室颤而危及生命。
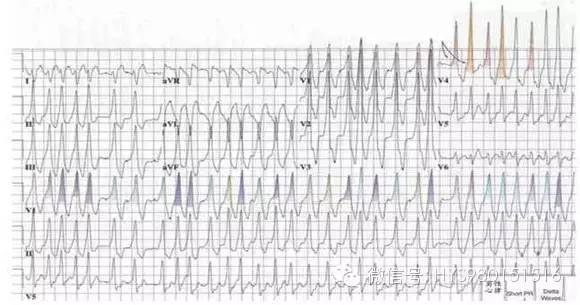
图 8 无 P 波、QRS 波宽大、畸形、部分导联可见预激波,RR 间期绝对不整,最短 RR 间期 220ms、心室率 220 次/分、R 波震幅不一。诊断:预激综合征合并快速性房颤。
2.2.4 心室扑动 (VF)
是临床上最危重的心律失常,其发生时,心脏失去排血功能,有晕厥、阿-斯综合征表现。如处理不及时、可使患者在短时间内死亡。
心电图特点 1. 心室扑动 无正常 QRS-T 波群,代之以连续快速而相对规则的大振幅波动,频率多在 200-250 次/分。室扑与室速的区别:室速 QRS 与 T 波分开,波间有等电位线。
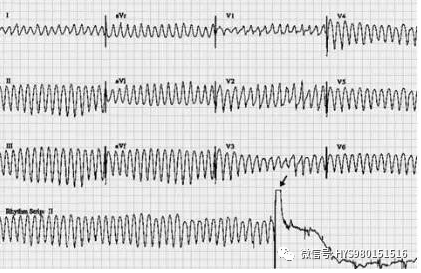
图 9 无 QRS-T 波群、有频率多在 2020 次/分大振幅波动。诊断:心室扑动。
2.2.5 心室颤动(Vf)
心电图特征 QRS-T 波群完全消失,出现大小不等、极不匀齐快频率波;频率达 200-500 次/min。室颤与室扑的识别在于前者波形及节律完全不规则,且电压较小。
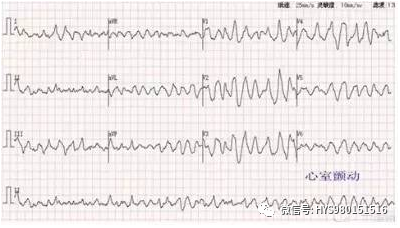
图 10 无 QRS-T 波群、大小不等、有极不匀齐快频率波。诊断:心室颤动。
3 严重缓慢型心律失常
严重缓慢型心律失常主要病窦综合征、持久性或阵发性三度房室传导阻滞伴心室停搏尤其是较长时间的心室停搏(>5.0 s)或短时间内出现高频度的心室停搏。可感头晕、黑蒙,晕阙,甚至猝死。
心电图特征:
1)、窦房阻滞 Ⅱ度窦房阻滞系在规律的窦性心律中突然出现一个漏搏间歇,这一长间歇恰等于正常窦性 P-P 的倍数。
2)、窦性静止:正常 P-P 间期显著长的间期内无 P 波发生,或 P-QRS 均不出现,长的 P-P 间期与基本的窦性 P-P 间期无倍数关系。
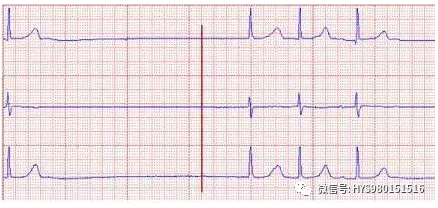
图 11 3.9 秒的长间期内无 P-QRS 出现,有交界性逸搏。诊断:窦性静止。
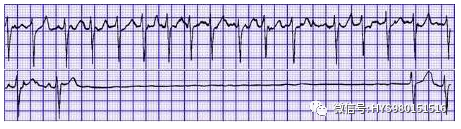
图 12 快速心房颤动终止后有 6 秒的长间期内无 P-QRS 出现,有交界性逸搏。诊断:病态窦房结综合征:心房颤动、窦性静止。
3)、Ⅲ度房室传导阻滞
Ⅲ度房室传导滞 P 波与 ORS 波无固定关系,P-P 间期相等,房率高于室率,QRS 波群形态取决于起搏点部位,频率 20-40 次/分。心房颤动时,如果心室律慢而绝对规则,即为房颤合并Ⅲ度房室传导阻滞。
图 13 窦性 P 波顺序发生,心房率 60 次/分;QRS 波群宽大畸形,时间 0.18 s,R-R 周期基本规则,心室率 30 次/分;P 与 R 完全无关系。诊断:Ⅲ度房室传导滞、室性逸搏。
4 与电解质异常相关的急症
4.1 高钾血症
心电图特征:①T 波高尖,基底变窄,两肢对称,呈「帐篷状」,在Ⅱ、Ⅲ、V2、V3、V4 最为明显,此为高钾血症时最早出现和最常见的心电图变化;②QRS 波群时限增宽,P 波低平,严重者 P 波消失,出现窦-室传导;③ST 段下移;④各种心律失常,如窦性心动过缓、交界性心律、传导阻滞、窦性静止,严重者出现室性心动过速、心室颤动。
血钾浓度与心电图表现密切相关:>5.5 mmol/L T 波高尖呈「帐篷状」;>6.5 mmol/L T 波继续增高,QRS 波群开始增宽;>7.0 mmol/L P 波增宽,P-R 间期延长,QRS 波群继续增宽;>8.5 mmol/L P 波可消失,QRS 波群明显增宽,ST 段压低,可出现房室交界区心律或窦-室传导;>12.0 mmol/L 室速、室颤、心室停搏。
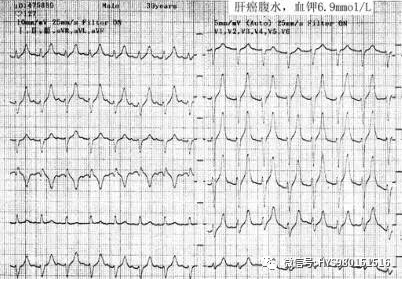
图 14 Ⅱ、V2、V3、V4T 波高尖,基底变窄,两肢对称,呈「帐篷状」。诊断:高钾血症。
4.2 低钾血症
心电图的主要表现为 Q-T 间期延长,S-T 段下降,T 波低平、增宽、双相、倒置或出现 U 波。易致尖端扭转型室性心动过速。
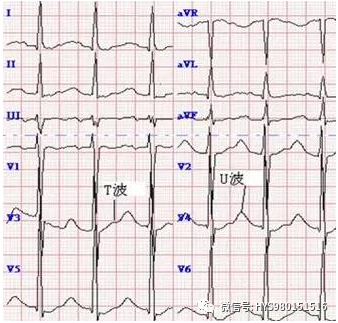
图 15 Ⅰ、Ⅱ、V3~-V6 T 波低平、有明显 U 波、T-U-P 融合。诊断:低钾血症。
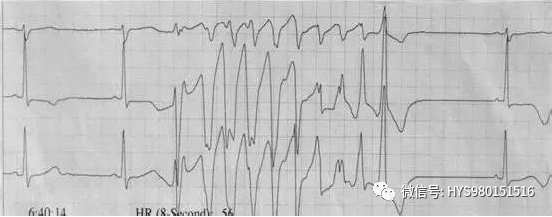
图 16 T 波低平、Q-T 间期 0.6S、有短暂性宽 QRS 波心动过速、频率>200 次/分、振幅不一、QRS 波群围绕基线不断扭转其主波的正负双向。诊断:低钾血症、尖端扭转型室性心动过速。
5 小结
临床上常见心电图危急值有急性心肌梗死、严重的快速性心律失常、严重性缓慢性心律失常、、药物及与电解质相关等的急症,对心电图危急值的正确识别、诊断和处理可挽救患者生命。
本文来源:好医师
