
糖尿病患者易合并感染,尤其在呼吸道、泌尿道、皮肤发生大肠杆菌、链球菌、肺炎球菌、葡萄球菌及念珠菌等的感染,其中皮肤软组织感染最为常见,发病率约为正常人群的 4 倍。
易感染机制:
✦ 高糖环境有利于细菌和真菌等病原体的生长和繁殖;
✦ 高血糖引起血浆渗透压的改变,抑制免疫细胞的吞噬能力;酮症时白细胞动员受抑制。导致患者免疫力下降;
✦ 常见大血管或微血管并发症疾病,导致血液循环障碍,影响伤口修复和感染病灶的清除;
✦ 常见神经病变,患者对损伤的感知不灵敏、处理不及时。
肺炎
肺炎是糖尿病患者最常见的呼吸系统感染,多见肺炎链球菌、肺炎支原体、肺炎克雷伯菌和金黄色葡萄球菌的感染,临床也有真菌感染。
根据 2020 年版《糖尿病合并肺炎诊治路径中国专家共识》, 医院获得性肺炎常见病原体为铜绿假单胞菌和鲍曼不动杆菌,碳青霉烯耐药肺炎克雷伯菌和耐甲氧西林金黄色葡萄球菌感染也很常见。
一般认为,糖尿病患者合并肺炎时,其病情较非糖尿病更为严重,尤其是老年人,更容易发生感染性休克。秋冬季高发,典型患者常伴有发热、胸痛、咳嗽咳痰等症状。重症、病变广泛或伴有其他慢性并发症时,可表现为呼吸困难、发绀,也可能发生感染性休克及成人呼吸窘迫综合症。
抗感染治疗:
考虑到糖尿病患者感染肺炎有病情重、易迁延不愈的特点,治疗上应尽早使用抗菌药物,并足剂量、足疗程。
建议根据患者病情严重度及耐药风险进行分层治疗经验性用药同时进行痰培养进行诊断,遴选适宜抗菌药物。
CAP 首选青霉素类及二三代头孢菌素;HAP 患者未获得细菌学诊断之前,病情严重者,应尽可能联合采用抗菌药物或光谱抗生素以尽早控制感染避免糖尿病恶化或诱发酮症酸中毒。
具体可参考糖尿病合并肺炎诊治路径中国专家共识,以呼吸科、感染科等科室医生的会诊意见为主。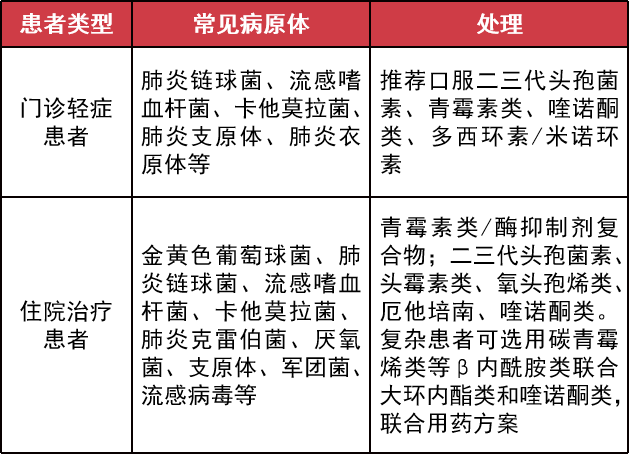
注意事项:
糖尿病治疗建议使用胰岛素进行治疗。
磺脲类降糖药主要经肝药酶代谢,合并使用伏立康唑、环丙沙星等,可能增加低血糖风险。
同样,瑞格列奈经 CYP2C8 和 CYP3A4 代谢。瑞格列奈与酮康唑、伊曲康唑、克拉霉素等合用时可能导致血药浓度升高,增加低血糖风险。
氯霉素、喹诺酮、克拉霉素、甲硝唑与血糖异常有关,联合使用时应加强对血糖的监测。
肺结核
糖尿病患者容易发生肺结核,较非糖尿病患者患病率要上升 3 ~ 4 倍。早期识别结核症状可及时诊断并进行治疗,减少疾病传播。
凡是出现咳嗽 2 ~ 3 周以上,发热、盗汗或不明原因体质量减轻的糖尿病患者,应高度怀疑是否患有结核病并做进一步排查。
控制不佳的糖尿病患者更易发生活动性肺结核,根据研究也更容易形成空洞,合并肺结核的糖尿病患者容易诱发酮症酸中毒,使糖尿病本身控糖困难而反复发生酮症性酸中毒,加速肺结核的发展。
治疗:
在进行早期排查时,结合病原学检查、胸部 X 线表现、结核菌素试验和流行病学、临床表现进行诊断。在积极有效地控制血糖同时尽早的抗结核药物治疗。
在共识中,建议对于药品敏感结核病与糖尿病共病患者仍按照 6 个月标准抗结核化疗方案(2H-R-Z-E/4H-R)进行治疗。异烟肼(H)、利福平(R)、吡嗪酰胺(Z)和盐酸乙胺丁醇(E)。对于耐药或复治的肺结核患者根据情况进行个体化的用药方案制定。
注意事项:
在降糖治疗上,胰岛素、α 糖苷酶抑制剂、二甲双胍等是应用较多也比较安全的。
磺脲类以及 DPP-4 抑制剂与一些抗结核药物在使用上存在相互作用;
SGLT2i 和 GLP-1 RA 目前相关研究较少。
异烟肼对胰岛 β 细胞有轻度抑制作用,可能引起血糖的上升;
还需留意的是利福平、吡嗪酰胺、对氨基水杨酸钠、喹诺酮类抗菌药物都存在胃肠道的不良反应,吡嗪酰胺也可能引起高尿酸血症的发生。
糖尿病合并肺结核的患者,耐药菌发生率较高,因此需要结合病史多学科进行合作,根据药敏试验选择有效的抗结核药物,治疗的疗程亦可适当延长。
皮肤和软组织感染
糖尿病患者由于常伴有周围神经病变,诱发的触觉、痛觉减退,在局部皮肤损伤后又不易第一时间发现。前文也提到了,愈合也可能受疾病影响。所以糖尿病患者的黏膜及软组织更易受到细菌和真菌的侵袭。
糖尿病患者容易发生皮肤化脓性感染,表现为毛囊炎、汗腺炎、疔、痈等,尤常见于患者头颈部位。致病菌多为金葡菌、铜绿菌,也可能是厌氧菌。病变涉及范围常很广泛,容易反复发作,造成疤痕遗留和色素沉着等解决。
还有比较多见的是蜂窝织炎,可能由多种病原菌引起,进展迅速,短期内累及筋膜及肌肉组织。易发生于老年糖尿病患者的的肢体部、会阴部的外伤或皮肤感染后,皮肤蜂窝织炎不引起重视可能快速发展为坏疽。
这里还需要注意的是术后切口的感染,和比较特别的糖尿病足治疗,这里不做展开。
治疗:
糖尿病患者的皮肤更容易出现诸如干燥、瘙痒、皲裂、皮疹等问题。所以应保持有效清洁和保湿,并防治损伤。依靠护理,及时清洗皮肤上的小伤口,或无菌敷料覆盖伤口。定期观察伤口,确保它在愈合过程中。如伤口长时间不愈合,需要及时治疗。
治疗时也首先控制血糖和创面,避免病灶的扩大或蔓延,因为一旦溃烂可能造成更大溃疡面,诱发混合性感染。
其他感染
常见的糖尿病合并尿路感染,此前笔者已有介绍。(相关阅读:糖尿病患者尿路感染?这种情况不要忽略)
(1)肝胆系统感染
肝胆系统感染常见合并胆囊炎和细菌性肝脓肿,血糖控制不佳的糖尿病患者出现急性胆囊炎后易发生胆囊积脓、坏疽甚至穿孔。
建议可选用广谱青霉素、广谱抗菌药物增加抗厌氧菌药物迅速控制感染。需进行胆囊切除手术的患者也建议选用胰岛素控制血糖。
(2)败血症
而糖尿病患者一旦发生较为严重的感染若长期未能控制,治疗方案不当,则可能进展为败血症,继而诱发糖尿病酮症酸酸中毒,败血症累及全身各组织和脏器,病情发展迅速多变。
一般采取两种抗菌药物联用或新一代广谱抗菌药物足疗程,加强肝肾功能监护,根据进展及时调整用药方案。
糖尿病合并败血症的患者血糖波动明显,对胰岛素的敏感性存在个体差异,建议增加血糖监测频率或使用 CGM 连续血糖监测技术。
✩ 本文仅供医疗卫生等专业人士参考
策划 | 戴冬君
投稿 | daidongjun@dxy.cn
题图 | 站酷海洛
参考文献[1] 左静南. 糖尿病与感染. 见:许曼英. 糖尿病学. 第 2 版. 上海:上海科学技术出版社,2010[2] 糖尿病合并肺炎诊治路径中国专家共识 [J]. 中华内分泌代谢杂志,2020,36(08):635-642.[3] 结核病与糖尿病共病的治疗管理专家共识 [J]. 中国防痨杂志,2021,43(01):12-22.[4] Noubiap Jean Jacques,Nansseu Jobert Richie,Nyaga Ulrich Flore et al. Global prevalence of diabetes in active tuberculosis: a systematic review and meta-analysis of data from 2·3 million patients with tuberculosis.[J] .Lancet Glob Health, 2019, 7: e448-e460.[5] 周林, 陆宇. 抗结核药品固定剂量复合制剂的临床使用专家共识 [J]. 中国防痨杂志,2020,42(09):885-893.[6] 国家卫生健康委. 抗菌药物临床应用指导原则 2015 年版
