社区获得性肺炎(CAP)是临床常见疾病,在确立 CAP 临床诊断(clinical diagnosis)并安排合理病原学检查及标本采样后,需要根据患者年龄、基础疾病、临床特点、实验室及影像学检查、疾病严重程度、肝肾功能、既往用药情况分析最有可能的病原体并评估耐药风险,选择恰当的抗感染药物和给药方案 1。
CAP 诊断后,在治疗之初很少能确定病原,初始治疗往往是经验性的,经验性抗菌治疗应常规覆盖 CAP 最常见的致病体。
一旦获得 CAP 病原学结果,确立病原学诊断(etiology diagnosis),可考虑从经验性治疗切换针对体外药敏结果的目标性治疗(靶向治疗)。
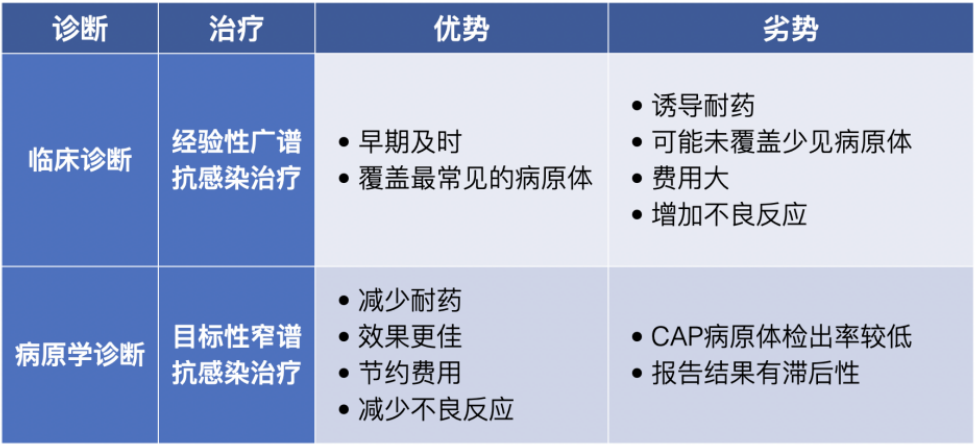
CAP 抗感染治疗分为经验性治疗与目标性治疗,各有优缺点(表 1)
表 1 经验性广谱抗感染治疗与目标窄谱抗感染治疗的差异
那么问题来了,CAP 初始经验性抗感染治疗后临床好转,但随后的药敏结果报耐药怎么办?
回答这个问题必须先了解两个知识点:一是临床好转的定义,二是药敏报告的正确解读。
正确判断 CAP 临床好转
初始抗感染治疗 72 小时后做出正确的临床评估,病情是否有好转,这是第一步。无好转甚至有加重则考虑调整抗感染方案。CAP 临床好转表现为生命体征基本平稳,体温有明显下降、咳嗽咳嗽好转等,可以理解为 CAP 经治疗后趋于临床稳定(表 2)2。
正确解读痰培养报告
正确解读痰培养报告某种程度来说是破译达芬奇密码。
1. 微生物培养和药敏试验的目的
进行微生物培养和药敏试验的目的在于更详细、更全面地了解细菌的耐药性,有效的预测抗菌药物的临床疗效,为临床目标性靶向抗菌治疗提供科学的数据支持。依据培养结果进行病原学诊断,能及时有效地避免盲目的抗菌药物,指导规范合理的使用抗菌类药物,提升抗菌治疗效果并保障用药安全,减少细菌耐药性。
有效的微生物培养和正确的药敏结果解读是合理选择抗菌治疗方案的前提。
2. 不同类型标本差异
血标本、浆膜腔标本与组织标本属于无菌标本,培养结果的可靠性更高,而呼吸道分泌物标本(包括痰、气管内吸出物与肺泡灌洗液标本等)属于开放标本,污染的可能性比较大,还存在定植的情况,有必要区分感染、污染与定植,不假思索不加判断的「见什么打什么」,这种做法是错误的。
所有痰标本都会受到口咽部分泌物不同程度的污染,指导患者清洗口腔或清水漱口 3 次,咳前深吸气,用力咳出呼吸道深部的痰液,尽量避免混入口腔、鼻咽分泌物。咳出的痰液应收集到灭菌、有盖的一次性容器内,立即加盖密封,及时送检。而咽拭子培养则容易受口腔菌群的污染,不推荐常规使用 3。
3. 怎么看药敏报告?
收到药敏报告,第一步是看涂片结果,合格的痰标本需满足:鳞状上皮细胞 < 10 个/低位视野,多核白细胞 > 25 个/低位视野。鳞状上皮细胞过多则说明标本被唾液污染,理论上不应继续培养 1。
第二步判断是否为致病菌。CAP 常见的致病菌是肺炎链球菌、肺炎支原体(需要特殊培养技术,不常规开展)、金黄色葡萄球菌、嗜肺军团菌(需要特殊培养技术,不常规开展)、流感嗜血杆菌、肺炎克雷伯杆菌、卡他莫拉菌等。这些致病菌感染一般有相应的临床及影像学特点,必须结合临床综合分析。
不能根据培养结果「见什么打什么」,临床上很多所谓的「致病菌」很可能只是「无辜的旁观者」,例如草绿色链球菌是口腔正常菌群,白色念珠菌则大概率是污染或定植,念珠菌肺炎极为罕见,一般无需抗真菌治疗,肠球菌几乎不会导致肺炎,更不应过度治疗。
药敏显示耐药,抗菌药物换不换?
耐药一定预示抗菌治疗失败吗?
中国 2016 年 CAP 指南:初始治疗后,症状明显改善者可继续原有抗感染治疗(IA)1。
经验用药有效而与药敏结果相背时,首先要判断微生物报告的准确性,其次体外药敏试验也存在一定的局限性。
Gary 等 4 评估头孢噻肟的体外药敏与临床疗效的关系,数据来源于 3 期临床试验,患者入组标准与治疗反应评估严谨客观。研究结果发现,总体来说头孢噻肟的 MIC(最低抑菌浓度)越低,治疗反应越好。但这并不绝对,发现有 64.0% 对头孢噻肟耐药(MIC ≥ 64 μg/mL)的患者,治愈或改善率仍有 64%,细菌清除率有 50%(表 3)。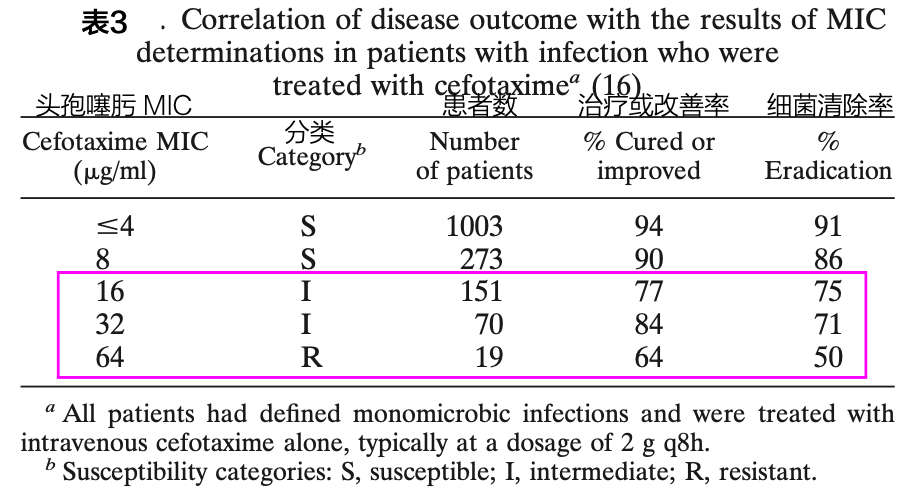
还有两个类似的临床研究 5,6 分别调查了美罗培南与头孢哌酮 MIC 的临床预测价值,得出了类似的结果。
体外药敏预测临床抗菌疗效的准确性可归纳为「90-60 原则(the 90-60 rule)」,抗菌药物与药敏相符(使用了合适的抗菌药物),约 90% 的患者治疗反应与临床结局较好;而抗菌药物与药敏不相符,表现为耐药时(使用了不合适的抗生素),仍有约 60% 的患者有较好的治疗反应与临床结局。
Rex JH 等 7 总结了先前很多临床研究,得出的结果也基本符合 90-60 原则(表 4)。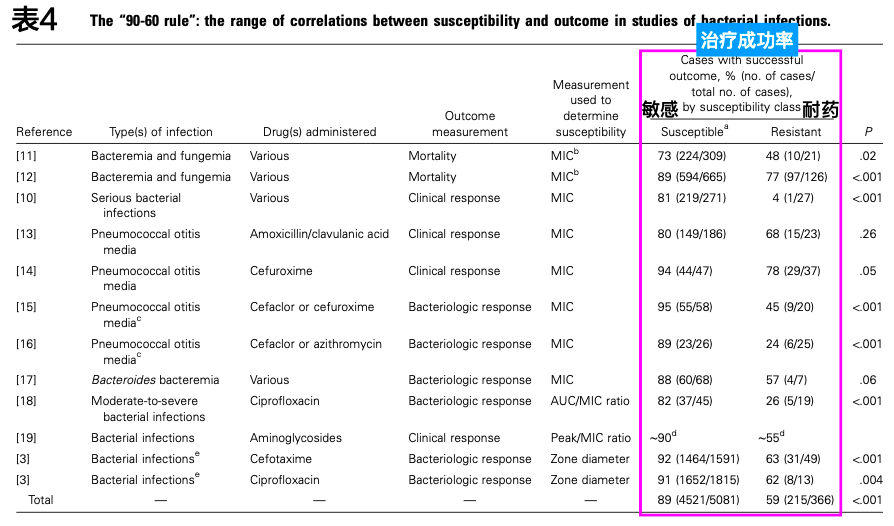
这些观察结果来自于非免疫缺陷患者、单一致病菌感染、胃肠外单药抗感染且药物在感染部位组织渗透性较好。
当然 90-60 原则也不可无限延伸,初始经验性抗感染治疗如无明显好转,则应反思诊断与抗感染方案,可考虑按照药敏结果调整用药。科学合理的运用 90-60 原则并不等同于抗感染方案的「傻瓜模式」,对后续病情变化不闻不问,一路走到底。临床医生应视病情演变灵活变通,有效则维持原方案,无效则考虑调整。
初始经验性抗菌治疗后,若 CAP 患者病情好转稳定,随后的微生物及药敏结果与目前用药不符,表现为耐药,通常情况下可以考虑维持原治疗,不要教条的按照微生物药敏报告更改抗菌方案,必须结合临床综合评估,这就是所谓的「临床有效才是王道」。
总结
1. CAP 初始经验性抗菌治疗有效,不必参照药敏结果调整用药;
2. 有效的微生物培养和正确的药敏结果解读是合理抗菌治疗的前提,根据培养结果作出病原学诊断,既要避免盲目调整抗菌药物,也不应轻视甚至忽视延后的微生物报告;
3. 临床有效才是王道。
策划:飞腾
投稿:wangmeichao@dxy.cn
题图:站酷海洛
参考文献
1. 中华医学会呼吸病学分会. 中国成人社区获得性肺炎诊断和治疗指南(2016 年版)[J]. 中华结核和呼吸杂志,2016,(4).253-279.
2. Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007; 44 Suppl 2:S27-72.
3. 林立, 刘彩霞. 儿童呼吸道感染微生物检验标本采集转运与检测建议 (细菌篇)[J]. 中国实用儿科杂志, 2018, 33(09):663-669.
4. Gary VD, Stephen MB. The clinical predictive value (or lack thereof) of the results of in vitro antimicrobial susceptibility tests[J].J Clin Microbiol, 2011, 49(9): S11-S14.
5. Doern, G. V. 1995. Interpretive criteria for in vitro antimicrobial susceptibility tests. Rev. Med. Microbiol. 6:126–136.
6. Gerber, A. U., and W. A. Craig. 1981. Worldwide clinical experience with cefoperazone. Drugs 22:108–118.
7. Rex JH, Pfaller MA. Has antifungal susceptibility testing come of age? Clin Infect Dis. 2002 Oct 15;35(8):982-9. doi: 10.1086/342384. Epub 2002 Sep 24. PMID: 12355386.

